早期の診断と積極的治療を要する侵襲性歯周炎
侵襲性歯周炎(若年性歯周炎)とは
比較的若いうちから発症し、急速に進行する歯周病で、早期の診断と外科処置も含めた早期積極的な治療が必要となります。
侵襲性歯周炎は、プラークの付着量と関係なく病状が進行します。プラークや歯ぐきの下の歯石の量は少ないのに、歯周ポケットが深く、また歯槽骨の吸収量が多いため、通常の歯周基本治療でのプラーク除去両方の効果が現れにくく、難治性の傾向を示します。
若い=侵襲性歯周炎?
以前の歯周病の分類では、若年性歯周炎や早期発症型歯周炎、成人性歯周炎など対象年齢に焦点を当てた分類でしたが、現在では年齢の定義をなくした分類となっています。これは、30〜40歳代といった中間年齢層において、年齢による診断が特に困難であることを意味しています。
また、侵襲性歯周炎でもその発症が遅れることや、慢性歯周炎がまれに若年者に発症する可能性も考慮すると、年齢と歯周ポケットの深さ、また歯槽骨の吸収量という単純な対比では診断が困難です。
細菌検査でAa陽性=侵襲性歯周炎?
慢性歯周炎は、不特定のさまざまな歯周病原菌の感染によって発症するが、侵襲性歯周炎は、AaやPgといった特定の最近と関連があるため、細菌検査でAa(+)であれば侵襲性歯周炎とする傾向があります。
確かに、以前の分類における「若年性歯周炎」歯周炎患者では、高頻度にAaに対する血清抗体価が高いとする報告がありますが、一方で明らかに侵襲性歯周炎の病態を示す患者のうち、細菌検査でAaが認められたものは約35%にすぎず、同じく明らかに慢性歯周炎の病変を有する患者のうちAaが認められたものは約20%であり、さらに健常者においても約10%でAaが検出されたため、統計学的有意差は認められなかったという報告もあります。
侵襲性歯周炎と慢性歯周炎、その治療法
侵襲性歯周炎と慢性歯周炎の違いは、特定の最近の関与というよりも、プラークに対する宿主の反応の差によってい生じていると考えられます。
慢性歯周炎においては、治療としては大まかなSRPのみでも治癒することもありますが、一方、少量のプラークにも過剰に宿主反応をみせるのが侵襲性歯周炎患者であり、その場合は少量のプラークの存在も許されないので、治療上、徹底的な抗菌療法を併用した歯周基本治療とメインテナンス、ならびに外科的に歯周ポケットを除去する処置が必要となります。
まとめ
 侵襲性歯周炎は、慢性歯周炎と違い、急速に歯周ポケットが拡大し、歯槽骨吸収を起こすことから、早期の積極的な治療アプローチが求められます。
侵襲性歯周炎は、慢性歯周炎と違い、急速に歯周ポケットが拡大し、歯槽骨吸収を起こすことから、早期の積極的な治療アプローチが求められます。
そのために必要なことは、早期に診断、治療を行うことです。
一般的な慢性歯周炎は進行が緩やかなので経過観察をしながらの対応も可能ですが、侵襲性歯周炎はより迅速な対応が必要なことを患者さんにご理解頂くことが肝要です。
治療例
初診時
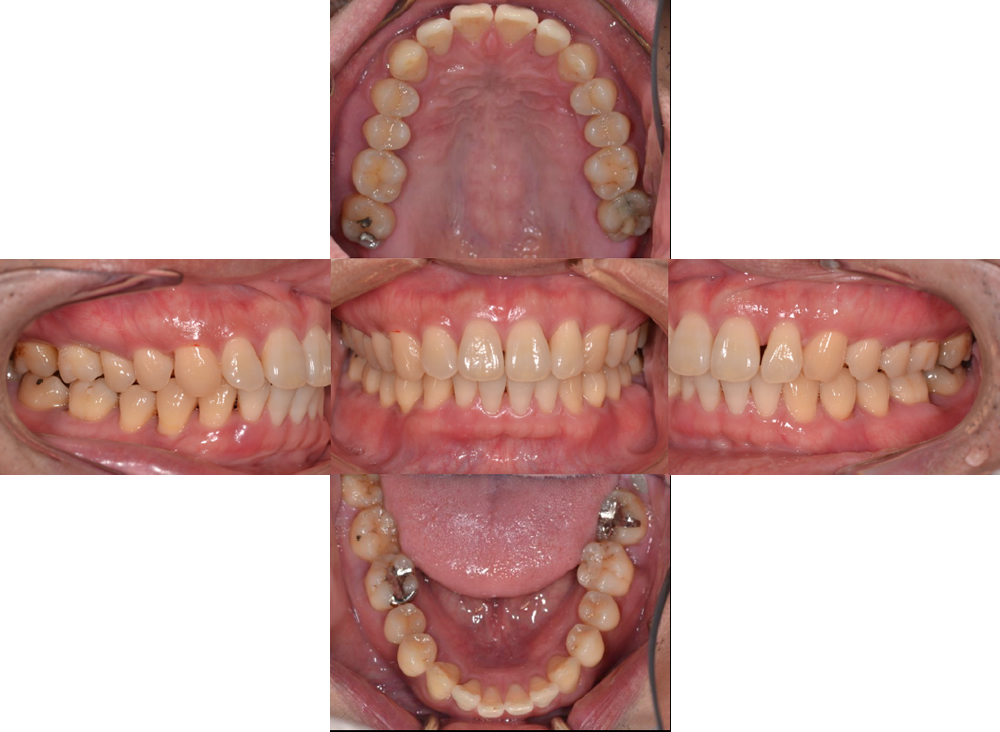
20歳代の男性。他医院にて侵襲性歯周炎と診断され治療を行っていましたが、治療終了後もしばしば臼歯部の歯ぐきの腫れ、歯ぐきの痛みを感じており、当院に来院。初診時の写真では、奥歯に若干の腫れと赤みがみられますが、プラークなどは認められません。
清掃も行き届いており、ぱっと見では、侵襲性歯周炎とは考えづらいかもしれません。
プラークコントロールは良好、非喫煙者、全身的健康、などの条件がある一方、年齢の割に奥歯に置ける歯周病の進行度がきわめて高く、母親が重度歯周病により早期に抜歯経験がある、という点でマイナス要因がありました。
一方、歯周組織検査の結果では、全体的に深い歯周ポケットがあり、2度以上の動揺が認められます。

また、レントゲン写真では、奥歯の広範囲に垂直性骨欠損が認められます。(黄色い線で示した所が、歯に沿って骨が垂直的に失われた部分です。)

治療経過
一般に、重度の侵襲性歯周炎の治療は、その難治性ゆえに、SRP(スケーリング・ルートプレーニング)等の一般的な歯周治療に加えて、抗菌療法を併用することが推奨されています。また、SRPに抗菌療法を併用して、総菌数や推定歯周病原菌数を減少させることで、その後に行う垂直整骨欠損に対する歯周組織再生療法の効果が高まることが報告されている(Heitz-Mayfield 2006)ため、今回の症例でも、抗菌療法をSRP と併用して行うこととしました。
歯周基本治療として、動揺度3度のため残せないと判断した左上の7番を抜歯、アモキシシリンとメトロニダゾールの抗菌療法(それぞれ250mg、1日3回、7日間)を併用したフルマウスディスインフェクション(FMD)を行いました。その後の経過観察では、特に重篤な術後合併症は発生せず、再評価の結果、歯周ポケットの深さ、歯周ポケット内の出血が大幅に改善されました。

一方、依然として広範囲にわたる垂直性骨欠損が存在し、深い歯周ポケットが奥歯に認められたためこの改善のために歯周組織再生療法を行いました。
1. 術前の左下奥歯

2. 切開し、徹底的に歯垢・歯石を除去

3. 垂直性骨欠損部に骨移植材と混ぜた成長因子を満たす

4. 歯肉を縫合

治療結果 - 術後1年経過
術前と比べて明らかな骨欠損部の改善が認められ、2年経過時点でも良好な状態で安定しています。
⇒ その他の再生療法の治療例へ



歯周組織再生療法のリスクと治療費
歯周組織再生療法によって、一時的な歯肉退縮や動揺の増加が見られる可能性があります。















